Dekubitus Definition: Was ist Dekubitus?
Unter Dekubitus versteht man das umgangssprachliche Wundliegen. Im Prinzip ist es nichts anderes als eine Hautentzündung, die durch Druckbelastung beziehungsweise durch Reibung hervorgerufen wird. Dabei stirbt die Haut und in einigen Fällen sogar das Gewebe, das darunter liegt, ab. Es bilden sich in der Folge offene Wunden und Geschwüre, die durch eine Unterversorgung der betroffenen Stellen mit Nährstoffen und Sauerstoff entstehen.
Von Dekubitus sind daher in der Regel Menschen betroffen, die lange Zeit im Bett liegen müssen und sich nur wenig bis gar nicht bewegen können. Sei es aufgrund einer schweren Krankheit, eines Unfalls oder einer Pflegebedürftigkeit. Es werden bestimmte Körperstellen einseitig belastet und durch das Liegen einem Druck ausgesetzt.
Da durch die Druckbelastung die Haut zunächst aufgescheuert wird, kann diese keinen ausreichenden Schutz mehr bieten. In der Folge können Bakterien, Viren und Pilze eindringen und schwerwiegende Entzündungen hervorrufen, die bis hin zu einer Blutvergiftung, der sogenannten Sepsis, reichen können.
Auftreten der Entzündungen: Steißbein, Gesäß und Co
Das sogenannte Druckgeschwür wird medizinisch als Nekrose bezeichnet und kann prinzipiell am ganzen Körper entstehen. Meist sind Knochenvorsprünge betroffen:
- Brustbein
- Fersenbein
- Steißbein
- Sitzbein
- Kreuzbein
- Knöchel
- Knieinnenflächen
- Hüfte
- Ellenbogen
- Schulterblatt
- Hinterkopf
- Ohrmuschel
Dekubitus Entstehung
Die Ursachen von Dekubitus sind in den allermeisten Fällen die bereits angesprochenen Druckbelastungen. Sie entstehen durch Gegenstände, die ebenfalls im Bett liegen, wie zum Beispiel Schläuche von Kathetern oder ähnliches. Dazu fördern nassgeschwitzte oder eingenässte und faltige Bettwäsche sowie schlechte Matratzen den Druck und somit die Erkrankung.
Je stärker und vor allem je dauerhafter dieser Druck ausfällt, umso wahrscheinlicher wird die Entstehung: Kleine Blutgefäße werden zusammengedrückt, das Areal wird nur noch unzureichend versorgt und stirbt infolgedessen ab.
Viele Patienten, die dauerhaft im Bett liegen müssen, bemerken diese Druckgefühle und Schmerzen an den betroffenen Gewebestellen nicht rechtzeitig. Ihre Krankheit, eine sehr eingeschränkte Beweglichkeit und der Verabreichung von Schmerz- und Beruhigungsmitteln führen zu Apathie. Daher ist der natürliche Entlastungsdrang teilweise komplett außer Kraft gesetzt.
Dazu kommen bei den Bettlägerigen weitere gesundheitliche Mängel, die einen schlechten Allgemeinzustand des Körpers und somit die Entstehung von Dekubitus fördern:
- Eiweißverlust und Nährstoffmangel, hervorgerufen durch Fehl- oder Mangelernährung
- Nervenschäden, hervorgerufen durch Diabetes und anderen Vorerkrankungen
- Immunschwäche, hervorgerufen durch Chemotherapie und andere Medikamente
- Bewusstseins- und Empfindungsstörungen, hervorgerufen durch Alter und Medikamente
- Blutarmut und Durchblutungsstörungen, hervorgerufen durch Verschleiß und mangelhafter Flüssigkeitszufuhr oder Inkontinenz
Dekubitus Grad 4: Welche Stadien gibt es bei Dekubitus?
Wer an Dekubitus erkrankt, durchläuft in aller Regel vier verschiedene Stadien, sofern die ersten Alarmsignale wie gerötete Haut nicht erkannt und behandelt werden. Je weiter die Entzündung fortgeschritten ist, umso schwieriger und aufwändiger wird eine Heilung. Die Stadien sind dabei im einzelnen:
-
Dekubitus Grad 1
Erste Rötungen der Haut sind sichtbar. Diese sind nicht wegzudrücken und bleiben bei Entlastung weiterhin bestehen. Die Oberfläche der Haut ist noch geschlossen.
-
Dekubitus Grad 2
Erste Hautschädigungen wie zum Beispiel Abschürfungen oder Blasen treten auf, die Rotfärbung der Haut nimmt zu. Spätestens jetzt sollte behandelt werden, damit der Dekubitus nicht weiter fortschreitet.
-
Dekubitus Grad 3
Die wunde Stelle öffnet sich immer mehr, das Bindegewebe ist betroffen und das Fettgewebe wird unter Umständen sogar sichtbar. Keime können eindringen.
-
Dekubitus Grad 4
Das Areal vergrößert sich – sowohl in der Fläche als auch in der Tiefe. Schädigungen unterhalb der Haut- und Gewebeschichten wie zum Beispiel an den Knochen, den Sehnen und Bändern oder an den Muskeln sind nicht mehr ausgeschlossen und werden wahrscheinlicher.
Fingertest: Dekubitus Symptome erkennen
Jeder Dekubitus ist in der ersten Phase an einer Rötung zu erkennen. Das bedeutet nicht, dass jede Rötung der Haut automatisch eine Dekubitus-Erkrankung darstellt. Es gibt Wunden und Entzündungsstellen, die im Frühstadium dem Dekubitus ähneln, wie zum Beispiel die sogenannte Inkontinenzassoziierte Dermatitis (IAD). Diese ist zwar ebenfalls behandlungsbedürftig, allerdings nicht so gefährlich wie ein Dekubitus.
Während Dekubitus eher an Knochenstellen auftritt und deutliche Grenzen zwischen erkranktem und gesunden Gewebe aufzeigt, betrifft die Inkontinenzassoziierte Dermatitis eher Hautfalten und verteilt sich stark an der Oberfläche. Die Haut ist im Gegensatz zu einem Dekubitus noch gut durchblutet.
Ob Sie an Inkontinenzassoziierte Dermatitis oder an Dekubitus leiden, lässt sich mit dem sogenannten Fingertest überprüfen: Drücken Sie einfach mit dem Finger einige Sekunden auf die entsprechende Stelle und entlasten Sie dann wieder. Daraufhin können sich kurzzeitig drei verschiedene Zeichen ergeben:
- Um die Rötung bildet sich ein weißer Rand:
Es handelt sich nicht um Dekubitus. Die entzündete Stelle sollte vorübergehend entlastet und mit einer Hautsalbe eingerieben werden. - Auf der Rötung selbst bildet sich ein weißer Fleck:
Zwar liegt noch kein Dekubitus vor, es besteht jedoch ein Risiko einer Erkrankung. Die Stelle sollte intensiv beobachtet, gepflegt und vor allem entlastet werden. - Es bleibt eine Rötung:
Hier handelt es sich um Dekubitus. Eine ärztliche Behandlung und strikte, dauerhafte Entlastung der Hautpartie muss eingeleitet werden.
Dekubitus Bilder
Erste leichte Rotfärbungen der Haut deuten die Fortentwicklung eines Dekubitus an. In der Folge sieht die betroffene Stelle im frühen Stadium so aus:
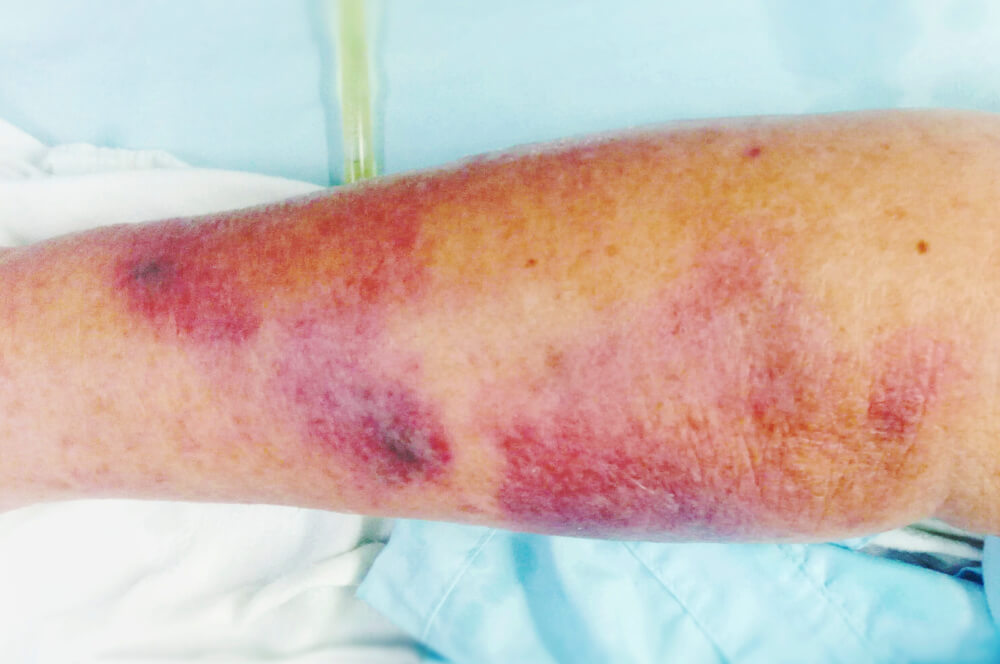
Dieses Beispiel zeigt einen Dekubitus an einem Bein, der sich grob zwischen Grad eins und Grad zwei einordnen lässt.
Ein weiteres Foto veranschaulicht einen kleineren aber sich öffnenden Dekubitus ähnlichen Grades:

Diese Bilder sollen veranschaulichen, wann Sie spätestens eine Entzündung behandeln lassen sollten.
Auf eine Darstellung von Dekubitus Grad vier oder Grad drei möchten wir an dieser Stelle verzichten, da eine Aufnahme einer großflächigen, offenen Wunde wahrlich kein schöner Anblick ist. Die Entzündung ist mitunter so tief, dass eine Veranschaulichung für manche Leser nur schwer zu ertragen wäre.
Dekubitus Therapie: Was kann man gegen Dekubitus tun?
Bereits erste Anhaltspunkte für einen Dekubitus müssen untersucht und behandelt werden. Ärzte können mittels Abstrichen von der Wunde und radiologischen Untersuchungen einen Dekubitus genau erkennen und das Stadium definieren.
Dementsprechend schnell können gemäß der jeweiligen Phase Behandlungen eingeleitet und angepasst werden. Dabei wird zunächst darauf geachtet, dass der Druck auf die betroffenen Hautstellen verringert wird.
Dies geschieht durch Umlagern, soweit möglich. Selbst wenige Stunden pro Tag können schon eine Erleichterung bringen. Dabei kommen Schaumstoffelemente zum Einsatz um eine Ausbreitung der Entzündung an anderen Körperstellen zu vermeiden.
Dekubitus am Gesäß: Wie behandeln?
Welche Wundversorgung bei Dekubitus notwendig ist, entscheidet nicht nur der Schweregrad. Ebenso entscheidend ist die Körperstelle. Je nachdem, wo er auftritt, kann er schneller oder weniger schnell verheilen.
Dies ist in erster Linie von der Belastung des entsprechenden Körperteils sowie dem Stoffwechsel abhängig. Ganz besonders schwierig ist ein Dekubitus am Gesäß (Steißbein, Sitzbein und Kreuzbein). Durch Ausscheidungen wie Kot und Urin entstehen zusätzliche Belastungen für die entzündete Stelle.
Darum ist bei einem Dekubitus am Gesäß die sanfte und regelmäßige Körperpflege besonders wichtig. Die Reinigung sollte nach jeder Ausscheidung erfolgen – am besten mit PH-neutralen Mitteln.
Dekubitus: Matratze, Pflaster, Kissen und Salbe
Die regelmäßige Säuberung der betroffenen Körperstelle ist nur ein wichtiges Element bei der Therapie von Dekubitus. Weitere Behandlungsmethoden, die zum Einsatz kommen, sind:
- Unterlagen
Kissen und spezielle Matratzen, die gefährdete Stellen aussparen oder durch besonders weiche Füllungen schonen, verringern das Risiko einer Verschlimmerung. Inzwischen gibt es sogar sogenannte Micro-Stimulations-Systeme, die kleine Bewegungen fördern und die Blutzirkulation so unterstützen können. - Pflege
Die betroffene Hautpartien werden mittels einer fetthaltigen Salbe und anderen Pflegeemulsionen vorsichtig eingerieben, um weitere Schädigung durch Austrocknung zu verhindern. Nasse Bettwäsche wird regelmäßig gewechselt, die Hautstellen schonend aber intensiv gereinigt. Spezielle Dekubitus-Pflaster, sogenannte polymere multifunktionale Schaum- oder Membranverbände, absorbierende Saugkompressen und Wundgele beschleunigen die Heilung. - Physiotherapie
Die bettlägerigen Patienten werden aktiviert – wenn es möglich ist, sogar dazu, hin und wieder zumindest kurz aufzustehen. Darüber hinaus fördern Übungen die Durchblutung und entlasten die Hautpartien. - Operation und Medikamente
In den Phasen drei und vier helfen allein die bisherigen Hilfsmittel nichts mehr – es muss zusätzlich medikamentös oder gar operativ gegen die Entzündungen und mögliche Infektionen vorgegangen werden. Dabei wird zunächst das abgestorbene Gewebe vorsichtig operativ entfernt. Unter Umständen ist sogar eine Transplantation notwendig. Im Anschluss werden Antibiotika verabreicht. Heparin verhindert zudem die Bildung von Blutgerinnseln.
Die richtige Lagerung und die konsequente Pflege der gefährdeten Areale stehen dabei über allem. Soweit es möglich ist, sollten sowohl der Patient, als auch die Angehörigen eng eingebunden werden. Dekubitus ist nicht auf die leichte Schulter zu nehmen, sondern sollte schnell behandelt werden, um ihn in den Griff zu kriegen. Andernfalls drohen chronische Schädigungen.
So können Sie dem Wundliegen vorbeugen
Um einen Dekubitus gar nicht erst entstehen zu lassen, empfehlen sich vielerlei unterschiedliche Maßnahmen, die ineinander greifen sollten. Diese sind im Einzelnen:
- Achten Sie auf weiche, atmungsaktive Bettwäsche und Matratzen sowie weiche Unterlagen wie ein Schaffell.
- Wechseln Sie Einlagen beziehungsweise Windeln regelmäßig und sorgen Sie für Trockenheit im Intimbereich.
- Vermeiden Sie Fremdkörper unter dem Körper.
- Pflegen Sie trockene Haut mit Feuchtigkeitsprodukten.
- Trinken Sie regelmäßig. Dies vermeidet die Austrocknung der Haut.
- Halten Sie das Raumklima möglichst konstant bei 16 bis 18 Grad und 40 bis 60 Prozent Luftfeuchtigkeit.
- Die ideale Ernährung für bettlägerige Patienten besteht aus 50 Prozent Kohlenhydraten, 30 Prozent Fetten und je 10 Prozent Eiweißen und Spurenelementen (Mineralstoffe und Vitamine).
Dekubitus als Todesursache
Aufgrund der Bilder und der Beschreibungen mag sich mancher womöglich fragen: Kann man an einem Dekubitus sterben? Die Antwort ist nicht so eindeutig.
Dekubitus als solches ist zwar keine Todesursache, kann jedoch durch den entfallenden Schutz der Haut vor Keimen schwerwiegende Folgen haben. So kann die offene Wunde unbehandelt eine Sepsis, also eine Blutvergiftung hervorrufen und somit indirekt tödlich verlaufen. Außerdem kann es sein, dass die Stelle, wenn sie groß genug ist, nicht mehr von alleine wieder zuwachsen kann.
In diesem Fall handelt es sich um einen chronischen Dekubitus. Dies wirkt sich auf den ganzen Organismus aus. Selbst wenn es zu keiner Sepsis kommt, kann ein ohnehin geschwächter Körper weiter geschädigt werden. Je schlechter die gesundheitliche Verfassung des Patienten, umso höher ist das Risiko, dass die Entzündung letztendlich der finale Auslöser für den Tod ist.
Was andere Leser noch gelesen haben
- Schmerzmittel: Rezeptfreie Helfer mit Nebenwirkungen
- Pflegehilfsmittel: Übersicht, Zuschuss, Angebot
- Matratze: So finden Sie, was für Sie passt
- Physiotherapie: Vielseitiger als gedacht
Wichtiger Hinweis
Dieser Artikel erhebt keinen Anspruch auf Vollständigkeit und informiert Sie nur allgemein. Er kann und soll eine medizinisch-ärztliche Beratung nicht ersetzen. Vor der Einnahme eines Medikamentes lesen Sie bitte die Packungsbeilage sorgfältig durch und fragen Sie Ihren Arzt oder Apotheker.



